La superiorità della chirurgia robotica non è automatica, ma dipende da una valutazione attenta di tre fattori chiave che vanno oltre la tecnologia stessa.
- Il vantaggio reale (meno dolore, recupero più rapido) è significativo solo per interventi complessi come la prostatectomia, non per procedure più semplici.
- L’esperienza del chirurgo alla console è il fattore più critico per il successo dell’operazione, più della macchina stessa.
- La disponibilità del robot è legata a costi elevati e a modelli organizzativi regionali (Hub & Spoke), che ne limitano la diffusione capillare.
Raccomandazione: Invece di cercare “il robot”, cercate un chirurgo con alti volumi di attività specifica per il vostro intervento e un centro ospedaliero con un programma robotico consolidato.
Come chirurgo, mi trovo ogni giorno di fronte a pazienti che, informandosi online, arrivano con una domanda precisa: “Dottore, posso fare l’intervento con il robot Da Vinci?”. È una domanda legittima, alimentata dalla promessa di tagli più piccoli, meno dolore e un ritorno più rapido alla vita di tutti i giorni. Operando sia con tecnica tradizionale “a cielo aperto” che con il robot, conosco bene potenzialità e limiti di entrambi gli approcci. La narrazione comune tende a presentare la robotica come una soluzione universalmente superiore, quasi magica.
La realtà, però, è più sfumata. La chirurgia robotica è uno strumento straordinario, un’estensione delle mie mani che mi permette una precisione e una visione impensabili fino a pochi anni fa. Tuttavia, il suo valore non è assoluto. L’efficacia di un intervento robotico non risiede nella macchina in sé, ma in un equilibrio delicato tra tre elementi fondamentali: l’indicazione appropriata per quel tipo di intervento, la comprovata esperienza del chirurgo alla console e la struttura organizzativa dell’ospedale in cui si opera. Un robot nelle mani sbagliate o usato per la procedura sbagliata non offre vantaggi, anzi, può diventare solo un costo ingiustificato per il sistema sanitario.
L’obiettivo di questo articolo è andare oltre il marketing e fornirvi, come farei con un mio paziente, una guida onesta e pratica. Analizzeremo insieme quando i benefici sono reali e quantificabili, perché questa tecnologia non è disponibile ovunque, come “misurare” l’esperienza di un chirurgo e in quali casi la più comune laparoscopia offre risultati del tutto sovrapponibili. Lo scopo è darvi gli strumenti per una scelta consapevole, per dialogare con il vostro medico e decidere non sulla base della tecnologia più affascinante, ma della strategia migliore per la vostra salute.
In questo percorso, analizzeremo i dati concreti sui benefici, i costi che ne limitano la diffusione e le domande giuste da porre per assicurarvi di essere nelle mani giuste. Esploreremo insieme come navigare il sistema sanitario per trovare il centro più adatto alle vostre esigenze.
Sommaire : Guida pratica alla scelta della chirurgia robotica
- Tagli più piccoli, meno dolore: quanto cambia davvero la vita dopo un intervento robotico?
- Perché la chirurgia robotica non è disponibile in tutti gli ospedali pubblici?
- Il robot non opera da solo: come capire se il chirurgo ha abbastanza esperienza alla console?
- Robotica vs Laparoscopia standard: per quali interventi la differenza è minima?
- Cicatrici invisibili: realtà o promessa di marketing della chirurgia robotica?
- Pompa elastomerica o pillole: come gestire il dolore a casa dopo le dimissioni precoci?
- Dove trovare la classifica degli ospedali italiani per numero di interventi eseguiti?
- Hub o Spoke: quale struttura scegliere per un’emergenza acuta rispetto a una cura cronica?
Tagli più piccoli, meno dolore: quanto cambia davvero la vita dopo un intervento robotico?
La promessa principale della chirurgia robotica risiede in un recupero post-operatorio più dolce e rapido. Ma cosa significa concretamente? I dati ci aiutano a passare dalle sensazioni ai fatti. L’approccio mininvasivo robotico, grazie a incisioni di pochi millimetri, riduce drasticamente il trauma sui tessuti. Questo si traduce in un beneficio immediato per il paziente: meno dolore. Studi clinici specifici, ad esempio sull’utilizzo del nuovo robot Da Vinci Single Port, confermano una riduzione del 40% del dolore post-operatorio rispetto alla chirurgia tradizionale, un dato che permette dimissioni più veloci, spesso in sole 48-72 ore.
Il vantaggio diventa ancora più evidente in interventi complessi e delicati, come la prostatectomia radicale per tumore alla prostata. In questo campo, la robotica ha davvero cambiato le regole del gioco. Uno studio su oltre 1000 pazienti ha dimostrato non solo una drastica riduzione delle perdite di sangue (in media 245ml contro i 750ml della chirurgia aperta), ma anche risultati funzionali nettamente superiori. Il recupero della continenza urinaria, una delle maggiori preoccupazioni per i pazienti, è più rapido e completo. Questi non sono solo numeri: significano tornare prima a una vita normale, con un impatto psicologico e fisico notevolmente inferiore.
Tuttavia, è fondamentale contestualizzare. Questi benefici sono massimi in procedure complesse, dove la magnificazione 3D e la precisione millimetrica del robot permettono di preservare strutture anatomiche delicate. Per interventi più semplici, il vantaggio, seppur presente, si assottiglia. Il vero cambiamento nella vita del paziente, quindi, è strettamente legato alla corretta indicazione chirurgica. Non tutti gli interventi beneficiano allo stesso modo della tecnologia robotica.
Perché la chirurgia robotica non è disponibile in tutti gli ospedali pubblici?
La domanda è più che legittima: se i vantaggi sono così evidenti, perché non tutti gli ospedali offrono questa tecnologia? La risposta è principalmente economica e organizzativa. Il primo, e più grande, ostacolo è il costo. Un sistema chirurgico robotico Da Vinci ha un prezzo di acquisto che si aggira intorno ai 2 milioni di euro, a cui si aggiungono costi significativi di manutenzione annuale e il costo del materiale monouso per ogni singolo intervento. Attualmente, in Italia sono installati circa 200 sistemi, un numero importante ma insufficiente a garantire una copertura capillare su tutto il territorio nazionale.
Questa barriera economica crea una notevole disparità geografica nell’accesso alla tecnologia. Le regioni con maggiori risorse e centri ospedalieri più grandi hanno una concentrazione più alta di robot chirurgici, mentre le aree meno popolate o con budget sanitari più ristretti ne sono spesso sprovviste. L’organizzazione sanitaria regionale gioca un ruolo chiave nel decidere dove allocare queste risorse preziose, privilegiando i grandi ospedali (Hub) che possono garantire un alto volume di interventi e quindi ammortizzare l’investimento.
Questa tabella mostra chiaramente la concentrazione dei centri robotici in Italia, evidenziando una maggiore accessibilità nelle regioni del Nord e del Centro rispetto al Sud e alle Isole. Ciò non indica una minore qualità dell’assistenza, ma un diverso modello organizzativo che centralizza le tecnologie più complesse.
| Regione | N° Centri | Interventi/anno | Accessibilità |
|---|---|---|---|
| Lombardia | 35 | 8.500 | Alta |
| Lazio | 28 | 7.200 | Alta |
| Toscana | 22 | 5.800 | Media |
| Sud Italia | 45 | 11.500 | Bassa |
Pertanto, la mancanza di un robot nel proprio ospedale di riferimento non è un indice di scarsa qualità, ma spesso una scelta strategica di politica sanitaria a livello regionale. La chiave è capire se, per la propria patologia, sia necessario spostarsi verso un centro specializzato.
Il robot non opera da solo: come capire se il chirurgo ha abbastanza esperienza alla console?
Questo è il punto più importante di tutta la discussione, il vero cuore della questione. Il robot Da Vinci non è un dispositivo autonomo; è uno strumento sofisticato che traduce e affina i movimenti delle mani del chirurgo. La sua efficacia dipende al 100% dall’abilità, dall’esperienza e dal giudizio di chi siede alla console. Un chirurgo esperto con il robot può ottenere risultati straordinari; un chirurgo alle prime armi, anche con la tecnologia più avanzata, può non portare alcun vantaggio rispetto a una tecnica tradizionale, se non addirittura aumentare i rischi. L’esperienza non è un concetto astratto, ma si costruisce su una lunga curva di apprendimento e si misura in volumi di attività.
L’immagine del chirurgo concentrato alla console è emblematica: è la mente e l’esperienza umana a guidare ogni singolo gesto, non un algoritmo. La tecnologia annulla il tremore delle mani e offre una visione tridimensionale ingrandita, ma la strategia chirurgica, la conoscenza dell’anatomia e la capacità di gestire imprevisti restano interamente umane.
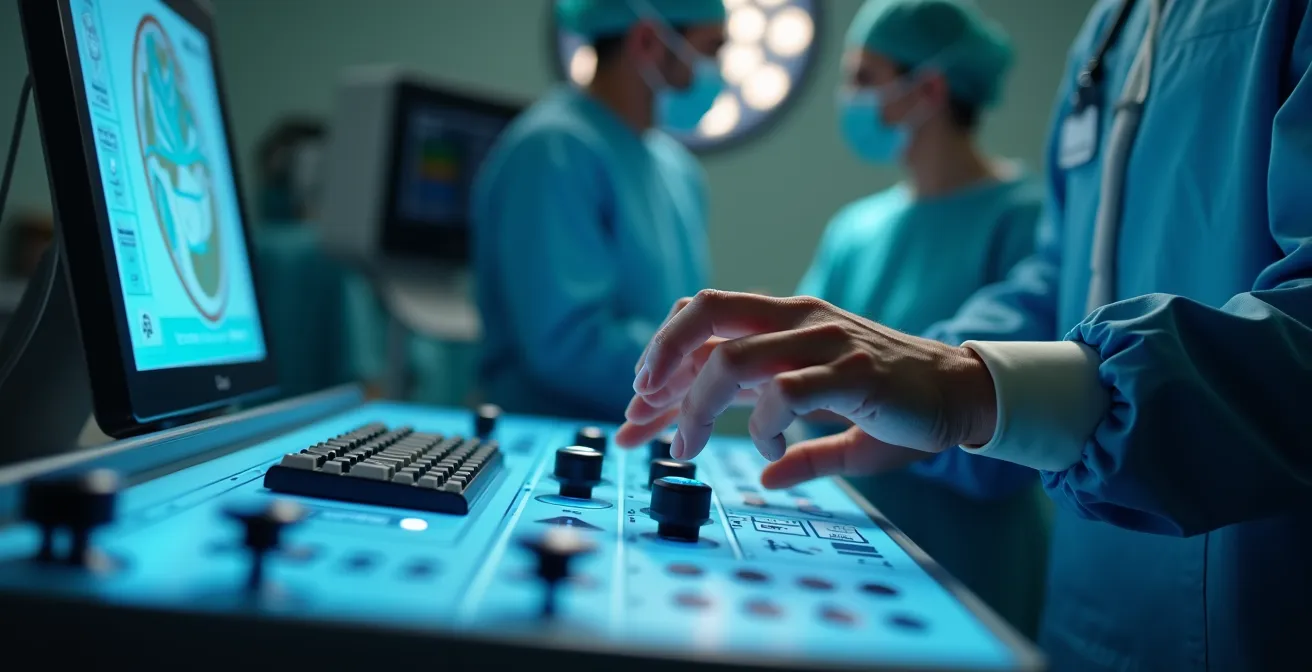
Come paziente, avete il diritto e il dovere di informarvi sull’esperienza del professionista a cui vi affidate. Non si tratta di sfiducia, ma di partecipazione attiva al vostro percorso di cura. Un chirurgo con alti volumi di attività per la vostra specifica patologia non solo ha superato la curva di apprendimento, ma ha anche un’intera équipe (anestesisti, infermieri) allenata a gestire quel tipo di procedura, ottimizzando ogni fase del percorso. La domanda da porsi non è “C’è il robot?”, ma “Chi usa il robot e quante volte l’ha usato per il mio problema?”.
Piano d’azione: domande da porre al chirurgo
- Quanti interventi di questo tipo esegue all’anno con il robot Da Vinci?
- Qual è il suo tasso di conversione da robotica a chirurgia aperta durante l’intervento?
- Ha completato la certificazione ufficiale del produttore (Intuitive Surgical) e a quale livello?
- Può condividere i dati aggregati e anonimi sui risultati funzionali (es. continenza, potenza) dei suoi pazienti?
- L’intera équipe operatoria ha un’esperienza specifica con questa procedura robotica?
Robotica vs Laparoscopia standard: per quali interventi la differenza è minima?
Una delle confusioni più comuni è pensare che “mininvasivo” sia sinonimo esclusivo di “robotico”. In realtà, la chirurgia laparoscopica tradizionale è da decenni un approccio mininvasivo consolidato ed efficace per moltissime patologie. La laparoscopia utilizza una telecamera e strumenti inseriti attraverso piccole incisioni, esattamente come la robotica, ma gli strumenti sono manovrati direttamente dal chirurgo e non tramite una console. La domanda cruciale è: quando il robot aggiunge un valore tale da giustificare il suo utilizzo e i costi maggiori?
La risposta sta nella complessità dell’intervento. La vera superiorità del robot emerge in spazi anatomici ristretti e durante procedure che richiedono suture complesse o la dissezione finissima di nervi e vasi sanguigni. Come menzionato, la prostatectomia radicale è l’esempio perfetto: il bacino maschile è uno spazio angusto e la necessità di preservare i nervi dell’erezione e lo sfintere della continenza rende la visione 3D e la manovrabilità a 7 gradi di libertà del robot un vantaggio innegabile. Lo stesso vale per la nefrectomia parziale (asportazione di un tumore renale preservando il resto del rene), dove la precisione nella sutura del rene è fondamentale.
Al contrario, per interventi tecnicamente più semplici come una colecistectomia (rimozione della cistifellea) o un’appendicectomia in un paziente non complesso, un chirurgo esperto in laparoscopia può ottenere risultati del tutto sovrapponibili a quelli della robotica, in termini di tempi di recupero, dolore e risultato estetico, ma con costi molto inferiori per il sistema sanitario. Scegliere il robot per queste procedure sarebbe un eccesso di tecnologia non supportato da un reale beneficio clinico.
Come sottolineato anche da autorevoli esperti del settore, non sempre la tecnologia più nuova è la migliore in assoluto. A questo proposito, il commento del Dr. Massimo Carlini in una recente revisione è illuminante:
Le più recenti review non mostrano alcuna superiorità della chirurgia robotica rispetto a quella laparoscopica tradizionale
– Dr. Massimo Carlini, INNLIFES Medical Review 2023
Questa tabella riassume il concetto di “indicazione appropriata”, mostrando come il vantaggio del robot vari a seconda della procedura.
| Intervento | Vantaggio Robotica | Costo aggiuntivo | Raccomandazione |
|---|---|---|---|
| Prostatectomia | Significativo | +3000€ | Robotica preferibile |
| Colecistectomia semplice | Minimo | +2500€ | Laparoscopia sufficiente |
| Nefrectomia parziale | Moderato | +3500€ | Dipende dal caso |
| Appendicectomia | Nullo | +2000€ | Laparoscopia ottimale |
Cicatrici invisibili: realtà o promessa di marketing della chirurgia robotica?
L’aspetto estetico è spesso uno dei primi argomenti discussi quando si parla di chirurgia robotica. L’idea di “cicatrici invisibili” è certamente attraente, ma è importante capire cosa significa realmente. La chirurgia robotica standard (multiport) prevede tipicamente 4-6 piccole incisioni addominali, di circa 8-12 millimetri ciascuna. Sebbene siano molto più piccole della singola grande incisione della chirurgia tradizionale, non sono “invisibili”. Tuttavia, la loro dimensione ridotta e la minor tensione sui tessuti portano a una guarigione migliore e a cicatrici finali molto più discrete.
La vera rivoluzione estetica è arrivata con la tecnologia Single Port (SP), una versione più recente del robot Da Vinci. Questo sistema permette di eseguire l’intero intervento attraverso una singola incisione di circa 3 cm, solitamente nascosta all’interno dell’ombelico. In questo caso, una volta completata la guarigione, la cicatrice può risultare praticamente impercettibile. Questa tecnologia, però, è ancora meno diffusa della robotica multiport e indicata solo per specifici tipi di intervento.
Indipendentemente dalla tecnica, il risultato estetico finale dipende moltissimo dalla cura che il paziente dedica alle ferite nel post-operatorio. Una corretta gestione della cicatrice è fondamentale per ottimizzare la guarigione e minimizzare il segno. Ecco alcuni passaggi chiave da seguire:
- Prime 48 ore: Mantenere le medicazioni sterili fornite dall’ospedale pulite e asciutte.
- Giorni 3-14: Dopo la rimozione dei punti o delle medicazioni iniziali, pulire delicatamente la ferita con soluzione fisiologica e coprire con una medicazione traspirante.
- Settimane 2-4: Una volta che la ferita è ben chiusa, si possono iniziare leggeri massaggi circolari con creme specifiche per cicatrici per ammorbidire il tessuto.
- Mesi 2-6: È cruciale applicare una protezione solare con SPF 50+ su tutte le cicatrici ogni volta che ci si espone al sole, per evitare che diventino più scure (iperpigmentazione).
In conclusione, la chirurgia robotica offre indubbiamente un vantaggio estetico significativo rispetto alla chirurgia aperta, che diventa eccellente con la tecnologia Single Port. Tuttavia, il risultato non è garantito e dipende sia dalla tecnica che dalla cura post-operatoria.
Pompa elastomerica o pillole: come gestire il dolore a casa dopo le dimissioni precoci?
Le dimissioni precoci sono uno dei grandi vantaggi della chirurgia robotica, ma possono anche generare ansia nel paziente: “Sarò in grado di gestire il dolore a casa?”. La risposta è sì, grazie a protocolli di gestione del dolore moderni ed efficaci. L’obiettivo non è eliminare completamente il dolore, che è una normale conseguenza di qualsiasi intervento, ma di controllarlo a un livello che permetta di muoversi, respirare profondamente e iniziare precocemente la riabilitazione. L’approccio moderno è multimodale, cioè combina diverse strategie per un effetto sinergico.
Questo approccio fa parte dei cosiddetti protocolli ERAS (Enhanced Recovery After Surgery), o “recupero accelerato dopo la chirurgia”. L’idea di fondo è che il recupero non dipende solo dall’atto chirurgico, ma da un percorso integrato che inizia prima dell’intervento e prosegue a casa. Invece di affidarsi a un solo farmaco potente, si usano in combinazione analgesici di classi diverse (FANS, paracetamolo) e tecniche di anestesia loco-regionale, riducendo la necessità di oppioidi e i loro effetti collaterali (nausea, stipsi, sonnolenza).
Una delle tecnologie più utili per la gestione del dolore nei primi giorni a casa è la pompa elastomerica. Si tratta di un piccolo dispositivo portatile, simile a una palla sgonfiabile, che viene collegato a un sottile catetere posizionato vicino alla ferita chirurgica. Questa pompa rilascia in modo continuo e automatico una piccola quantità di anestetico locale per 48-72 ore. Il vantaggio è un controllo del dolore costante e mirato, che non dipende dall’assunzione di pillole a orari fissi. Una volta esaurita, la pompa viene semplicemente rimossa dal paziente stesso o da un familiare, in modo indolore.
Superata la fase acuta, si passa a una terapia orale “al bisogno”, seguendo uno schema a scalare fornito alla dimissione. È fondamentale seguire le indicazioni e non “sopportare” il dolore, perché un buon controllo antalgico è il primo passo per un recupero rapido e senza complicazioni.
Dove trovare la classifica degli ospedali italiani per numero di interventi eseguiti?
Abbiamo stabilito che i volumi di attività sono un indicatore chiave dell’esperienza di un centro e di un chirurgo. Ma come può un cittadino accedere a questi dati in modo trasparente e affidabile? Fortunatamente, in Italia esiste uno strumento pubblico e autorevole: il Programma Nazionale Esiti (PNE), gestito dall’Agenzia Nazionale per i Servizi Sanitari Regionali (AGENAS). Questo portale analizza i dati di tutti gli ospedali italiani e li rende disponibili online.
Consultare il PNE non è complesso, ma richiede un approccio metodico. Non basta guardare il numero totale di interventi, ma bisogna incrociarlo con altri indicatori di qualità, come la mortalità a 30 giorni dall’intervento o la percentuale di re-interventi. Un centro di eccellenza è quello che combina alti volumi con bassi tassi di complicanze. Ad esempio, i dati del PNE mostrano come centri come l’Azienda Ospedaliero-Universitaria Pisana (AOU Pisa) si posizionino tra i maggiori in Italia eseguendo un altissimo volume di prostatectomie con tecnica robotica, un dato che suggerisce un programma molto consolidato.
Ecco una guida pratica per consultare il portale AGENAS e trovare le informazioni che cercate:
- Accedere al sito ufficiale AGENAS e cercare la sezione dedicata al “Programma Nazionale Esiti” (PNE).
- Selezionare l’area “Esplora i dati” e scegliere l’anno di valutazione più recente disponibile (es. PNE 2024).
- Utilizzare i filtri per area clinica (es. “Apparato urinario”) e per tipo di intervento (es. “Prostatectomia radicale”).
- Una volta visualizzata la lista degli ospedali, non fermarsi al solo “volume di ricoveri”. Cliccare su ogni struttura per analizzare anche gli altri indicatori di esito disponibili.
- Confrontare i dati di almeno 3-4 centri considerati “ad alto volume” per avere un quadro completo prima di discutere le opzioni con il proprio medico.
Usare questi dati non serve a fare una “classifica” fine a se stessa, ma a intraprendere un dialogo più informato e consapevole con i professionisti, basando la propria scelta su dati oggettivi e non sul passaparola.
Da ricordare
- La chirurgia robotica non è una soluzione universale: il suo valore dipende dall’intervento, dal chirurgo e dall’ospedale.
- L’esperienza del chirurgo, misurabile in volumi di attività (dati AGENAS), è il fattore più importante per il successo dell’operazione.
- Per interventi complessi (es. prostata, rene) i benefici sono significativi; per quelli semplici (es. colecisti) la laparoscopia è spesso sufficiente.
Hub o Spoke: quale struttura scegliere per un’emergenza acuta rispetto a una cura cronica?
L’organizzazione della sanità moderna, soprattutto per le tecnologie complesse e costose come la robotica, segue sempre più un modello definito “Hub & Spoke”. Immaginatelo come il mozzo (Hub) e i raggi (Spoke) di una ruota. Gli ospedali “Hub” sono grandi centri di alta specializzazione, solitamente universitari o istituti di ricerca, dove si concentrano le tecnologie più avanzate e le competenze per le patologie più complesse. Gli ospedali “Spoke” sono invece le strutture più piccole e diffuse sul territorio, che gestiscono le patologie più comuni, le diagnosi iniziali e il follow-up post-operatorio.
Per un paziente, capire questa logica è fondamentale. Per una patologia che richiede un intervento di chirurgia robotica complessa, come un tumore raro o una procedura che necessita di altissima expertise, l’ospedale di riferimento sarà quasi certamente un Hub, anche se questo significa doversi spostare dalla propria città. Un esempio concreto è il modello dell’ospedale Careggi di Firenze, che funge da Hub regionale eseguendo oltre 650 procedure robotiche all’anno in 6 diverse specialità, concentrando così un’enorme esperienza. D’altra parte, per la diagnosi, gli esami pre-operatori e le visite di controllo successive, lo Spoke territoriale rimane il punto di riferimento, garantendo vicinanza e continuità assistenziale.
Questa tabella riassume quale tipo di struttura è più indicata a seconda della necessità del paziente.
| Tipo struttura | Procedure indicate | Vantaggi | Esempi |
|---|---|---|---|
| Hub specializzato | Chirurgia robotica complessa, tumori rari | Alta expertise, tecnologia avanzata | IEO Milano, Regina Elena Roma |
| Spoke territoriale | Diagnosi, follow-up, chirurgia standard | Vicinanza, continuità assistenziale | Ospedali provinciali |
La scelta non è quindi tra “ospedale buono” e “ospedale cattivo”, ma tra la struttura giusta al momento giusto. Per un’emergenza acuta ci si rivolge all’ospedale più vicino. Per una cura programmata e complessa, vale la pena informarsi e raggiungere l’Hub più qualificato per quella specifica patologia, sapendo di poter poi contare sullo Spoke locale per tutto il resto del percorso.
Valutare la necessità di un intervento robotico richiede quindi un’analisi critica che vada oltre la semplice attrazione per la tecnologia. Armati di queste informazioni, il passo successivo è avviare un dialogo costruttivo con il vostro medico curante e con lo specialista per definire insieme il percorso di cura più sicuro ed efficace per la vostra situazione specifica.
Domande frequenti sulla chirurgia robotica
Come funziona la pompa elastomerica per il controllo del dolore?
La pompa rilascia automaticamente farmaco analgesico in modo continuo per 48-72 ore, garantendo un controllo costante del dolore senza necessità di assumere pillole ogni 4-6 ore.
Quali sono i segnali di allarme per contattare l’ospedale dopo le dimissioni?
Febbre sopra 38°C, dolore non controllato dai farmaci prescritti, sanguinamento attivo dalla ferita, o un gonfiore e arrossamento eccessivo dell’area operata sono segnali che richiedono un contatto immediato con il centro.
Quando posso passare dai farmaci oppioidi al paracetamolo?
Generalmente, dopo 3-5 giorni dall’intervento, quando il dolore acuto si attenua, è possibile iniziare una graduale riduzione degli oppioidi, sostituendoli con farmaci anti-infiammatori non steroidei (FANS) e paracetamolo, sempre seguendo lo schema personalizzato fornito dal medico alla dimissione.